Гибридная реконструкция тазовой фасции при урогенитальном пролапсе
- Информация о материале
- Опубликовано: 21 февраля 2024
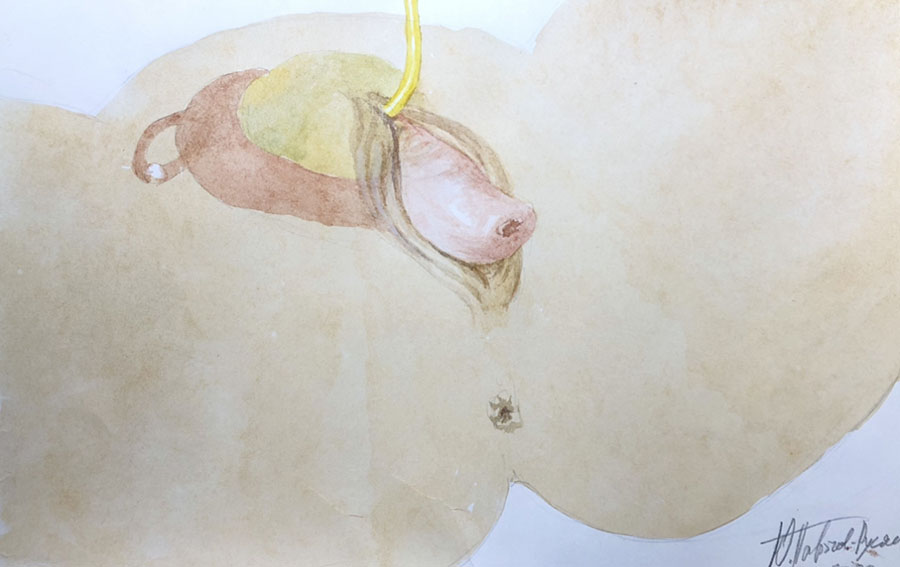
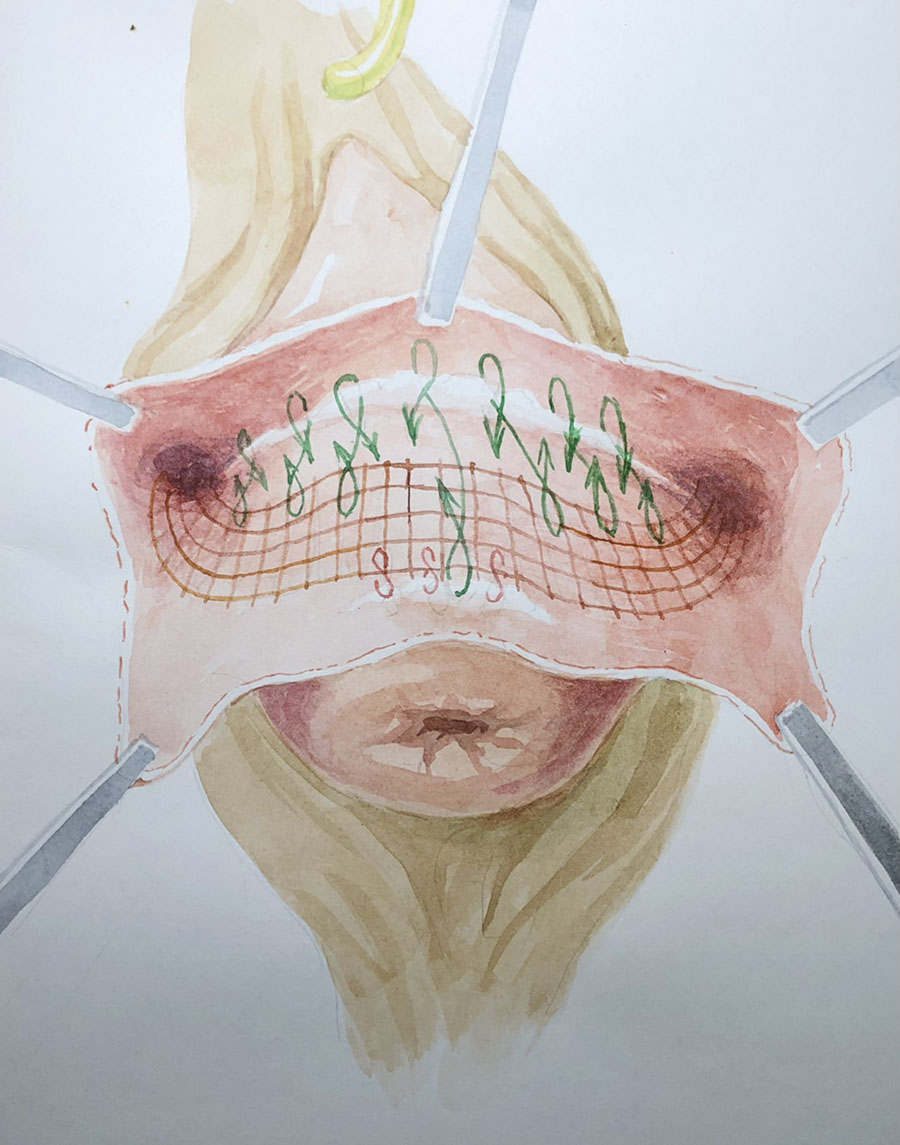
Гибридная техника – метод хирургического лечения урогенитального пролапса (опущения матки, мочевого пузыря), в ходе которого узкий слинг (лента) имитирует собственные ослабленные связки и является надежной поддержкой для матки и фиксированной к нему тазовой (подпузырной) фасции. Техника позволяет вернуть и надежно удерживать всю жизнь мочевой пузырь и матку на своих физиологических позициях. Методика является надежной альтернативой большим сеткам, предоставляя возможность максимально использовать собственные «строительные» ресурсы тазовой фасции женщины.
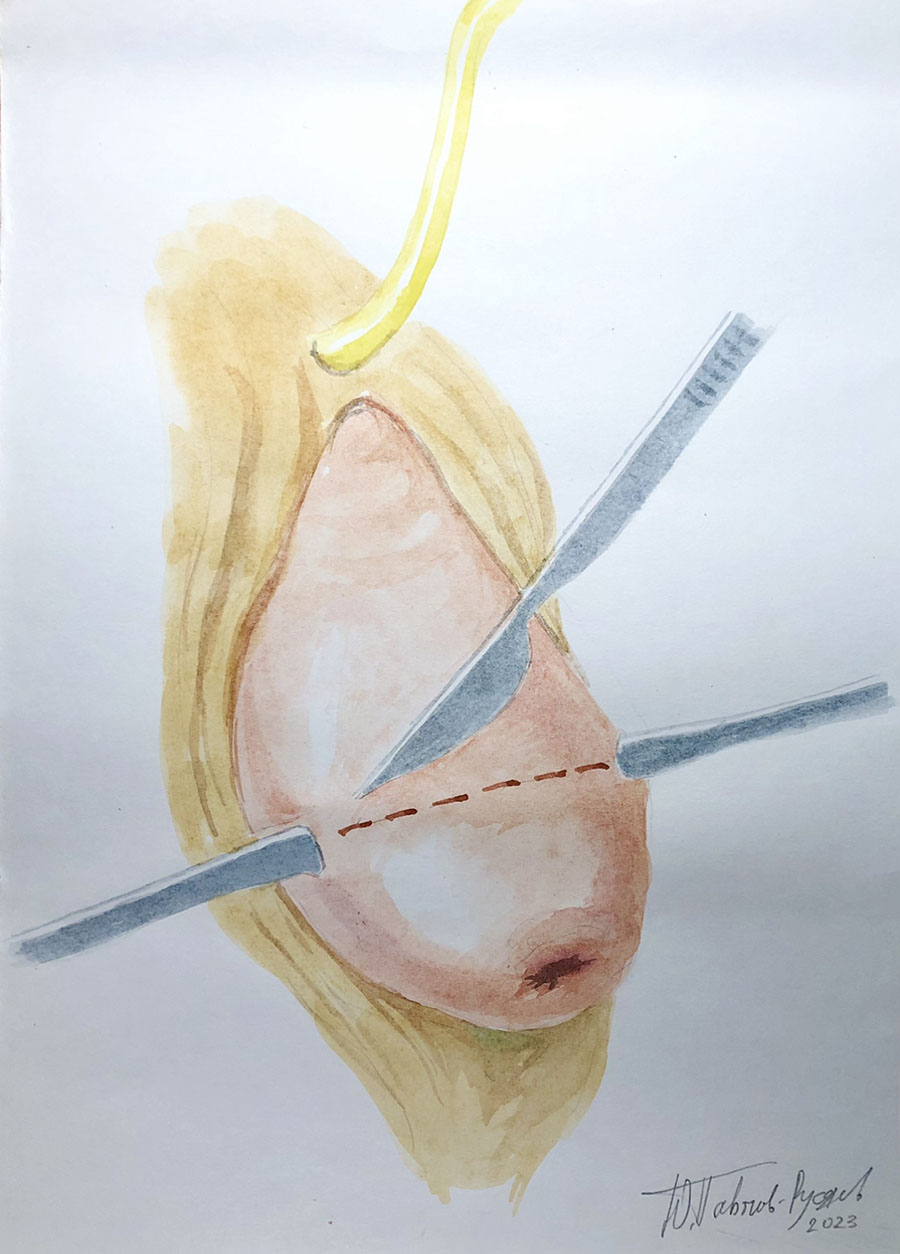
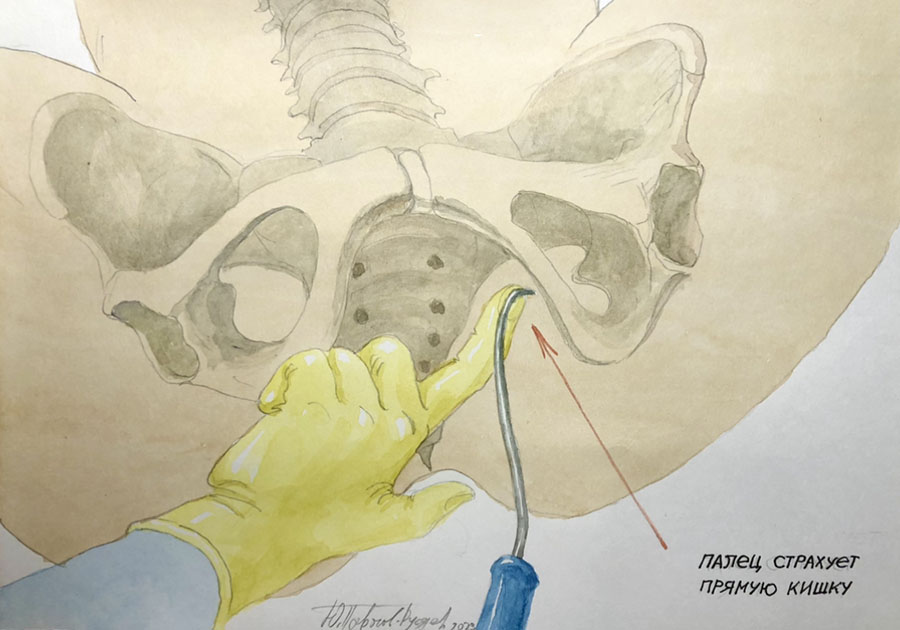
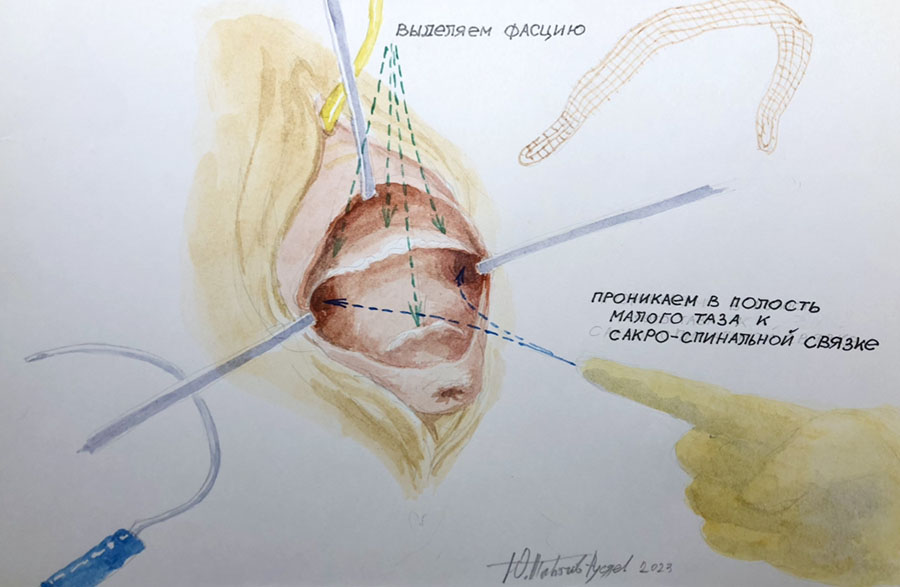
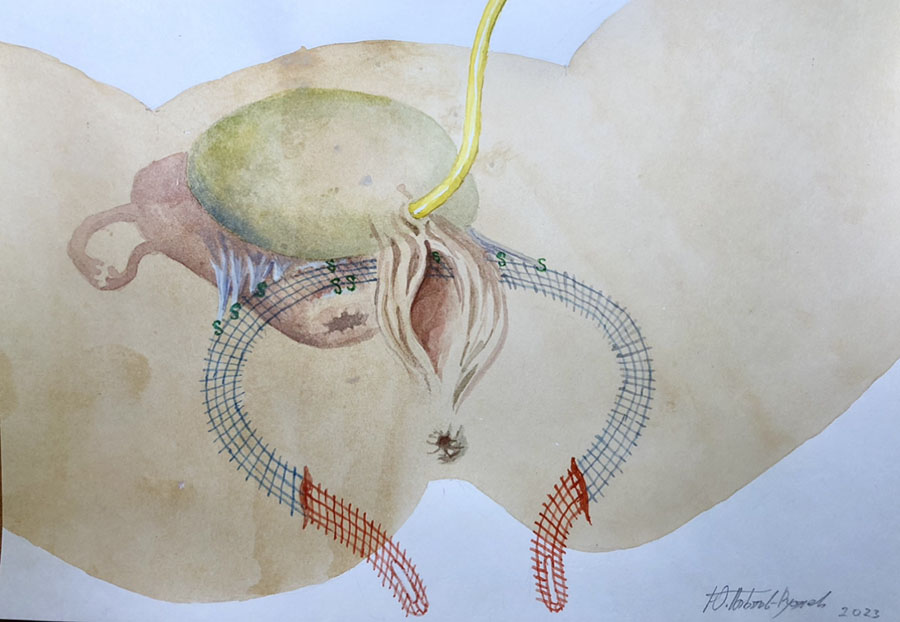
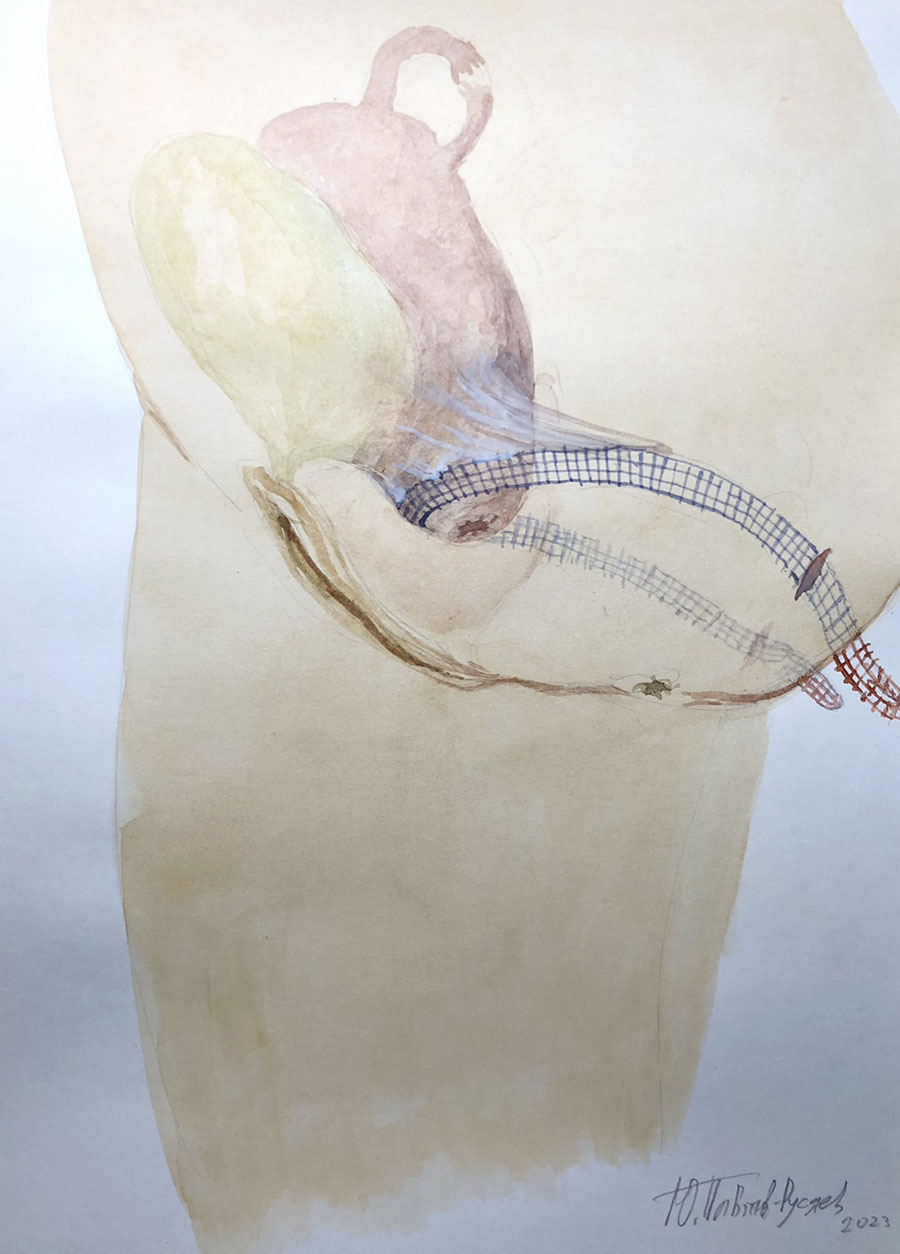
Операция проходит под спинномозговой анестезией. Во время операции мочевой пузырь дренируется уретральным катетером. Суть оперативного вмешательства заключается в установке тонкой полипропиленовой ленты через специальные «туннели», формируемые в ходе операции через мышцы тазового дна. Середина протеза (слинга) охватывает шейку матки, а рукава ленты выводятся наружу через проколы в ягодичных областях. Тазовая фасция фиксируется к слингу нерассасывающимся шовным материалом. По завершении операции подтягивание рукавов полипропиленовой ленты сопровождается:
- поднятием и возвращением матки, мочевого пузыря, передней стенки влагалища и его купола на свои анатомические, физиологические позиции;
- расправлением тазовой фасции, как парашют, в полости таза.
Уретральный катетер и влагалищный тампон удаляют на 1-2-ые сутки после операции.
Преимущества гибридной техники
- Минимальная инвазивность – операция проводится через трехсантиметровый разрез влагалища, который потом абсолютно не заметен, так как стенки влагалища после операции занимают свои изначальные позиции и находятся полностью внутри женщины
- Одновременно осуществляется надежная коррекция анатомического положения трех органов – матки, стенок влагалища и мочевого пузыря
- Восстановление нормального мочеиспускания
- Сохранение матки
- Отсутствие необходимости в манипуляциях со стороны брюшной полости, что существенно снижает хирургические риски
- Не требуется общее обезболивание (наркоз), в связи с чем методика доступна для женщин с различными тяжелыми заболеваниями, способными повысить операционно-анестезиологические риски
- Минимальная кровопотеря
- Минимальный риск осложнений как во время, так и после операции
- Минимальные сроки госпитализации (3-5 дней)
- Быстрая послеоперационная реабилитация
- Минимальная вероятность рецидива заболевания (не более 3 -5 % повторных опущений матки, которые зачастую случаются лишь в случае ее изначально конституциональной предрасположенности - большие размеры, широкие шейка и перешеек, наличие крупных миом).
Техника претендует стать основной при лечении комбинированного пролапса - одновременного опущения матки и мочевого пузыря, так как позволяет одинаково эффективно компенсировать оба вида пролапса.